Exposés quotidiennement à des situations traumatiques, les primo-intervenants doivent affronter, au fil des interventions, décès brutaux, accidents de la voie publique, souffrance psychique et physique, violences urbaines et familiales, précarité, etc. Ces situations présentent toutes le risque d’être génératrices d’un stress important aussi bien pour ceux qui interviennent, que pour ceux qui en sont témoins. Comment faire face lorsqu’un individu présente un état de stress dépassé lors d’une intervention ?
Activation cognitive et mise en action de l’individu en état de stress dépassé : l’apport des neurosciences
La gestion optimale du stress soulève différents enjeux : des enjeux opérationnels afin d’assurer le bon déroulement des missions et de répondre aux besoins des opérationnels ; des enjeux en termes de ressources humaines afin de préserver la ressource opérationnelle en limitant le risque d’épuisement opérationnel, d’arrêts de travail et d’inaptitude ; et enfin des enjeux de santé publique afin de limiter les conséquences somatiques (cardiovasculaires, métaboliques, etc.) et psychiques (troubles anxiodépressifs, addictions, pathologies post-traumatiques, PSTD) de l’exposition au stress chronique.
L’état de stress dépassé
Le stress est sous-tendu par une réaction biologique de l’organisme permettant la production d’énergie afin de répondre à un changement de l’environnement ou stresseur. Son évolution dans le temps a été conceptualisée par H. Sélyé en 1956 (1) dans le syndrome général d’adaptation (SGA) qui comprend trois phases. La première phase, dite phase d’alarme, correspond à l’activation de tous les mécanismes biologiques selon une régulation en tendance, autorisant une réponse rapide au stresseur. Elle est sous le contrôle de la branche sympathique du système nerveux autonome (SNA). La seconde phase est la phase de résistance qui ajuste la réponse de stress à l’intensité de l’agression perçue selon une régulation en constance (eustress). Elle dépend de la régulation neuroendocrinienne de l’axe corticotrope (i). Enfin, lorsque l’agression disparaît, une phase de récupération permet le retour à l’homéostasie. Cette récupération implique notamment la réponse post-stress du système nerveux autonome parasympathique. Le primum moyen de toutes les pathologies est donc l’incapacité de l’individu à adapter sa réponse de stress en durée et/ou intensité au décours des phases du SGA. En phase d’alarme, un défaut de stress se traduit par une augmentation du risque de maladies. En phase de résistance, un excès de stress est délétère pour le corps en raison de la sollicitation excessive de l’organisme. Elle est susceptible d’évoluer vers une phase d’épuisement à plus ou moins long terme, lorsque le seuil d’adaptation de l’organisme est dépassé parce que l’agression est trop intense ou trop longue et qu’elle ne permet pas la récupération nécessaire. La qualité de la récupération après chaque stresseur conditionne la qualité de la réponse de stress lors de la sollicitation suivante. Une récupération insuffisante ne permet pas un retour à un fonctionnement homéostatique. Il résulte de ces écarts à la réaction adaptée un coût allostasique qui maintient l’organisme dans un état de stress chronique et qui induit une usure fonctionnelle à court et moyen termes, et une cassure structurelle à plus long terme.
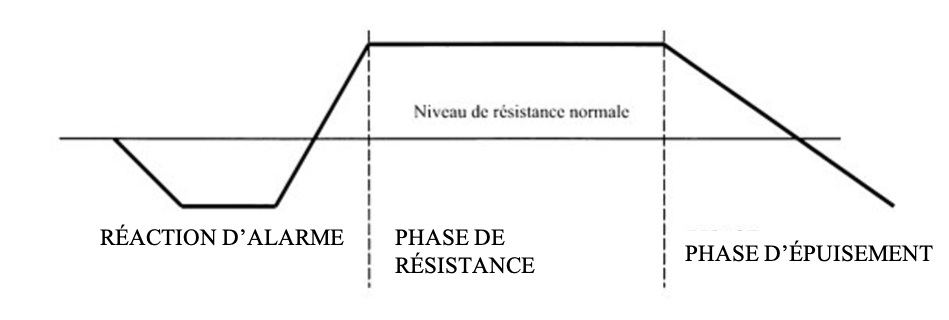
Figure 1 : Les trois stades du syndrome général d’adaptation d’après H. Selye (1956) ; thèse de doctorat de Florence Cousson-Gélie (https://www.researchgate.net/).
Cognition et émotions
Les principales aires cérébrales impliquées dans la coordination de la cognition et des émotions sont le cortex préfrontal, l’amygdale et l’hippocampe. Le cortex préfrontal est impliqué dans la mémoire à court terme, la prise de décision, la planification et la prise d’initiative. L’amygdale est impliquée dans la gestion des émotions, la réaction de peur, la réaction de survie et la mémoire émotionnelle. L’hippocampe est impliqué dans la régulation de l’humeur, l’acquisition des connaissances, la mémorisation et la concentration.
Le stress a un effet délétère sur la neuroplasticité entraînant une modification des structures et des fonctions du système nerveux, on parle de plasticité mal-adaptative. Au niveau de l’hippocampe, le stress entraîne une diminution de son volume et de la neurogénèse (ii). Au niveau de l’amygdale, il provoque une augmentation de son volume et une hyperactivité se manifestant par une agitation anxieuse, une irritabilité, et une hypervigilance. Cette hyperactivation de l’amygdale entraîne une diminution de l’activité du cortex préfrontal qui se traduit par une altération rapide des fonctions cognitives préfrontales : difficulté de gestion des émotions, de prise de décision, d’adaptation du comportement et ralentissement psychomoteur (2, 3).

Figure 2. © Louise Giaume
Le circuit amygdale-cortex préfrontal
Grâce aux données de l’imagerie fonctionnelle, la littérature a pu mettre en évidence l’existence d’une corrélation négative entre l’activité de l’amygdale et du cortex préfrontal (4). Dans les pathologies post-traumatiques, on observe une diminution de l’activité préfrontale et une augmentation de l’activité de l’amygdale (5, 7). En effet, l’hypoactivité du cortex préfrontal majore le sentiment d’impuissance, ce qui favorise la perception du traumatisme (8). En revanche, les facteurs psychosociaux comme le sentiment de maîtrise, de contrôle et d’auto-efficacité sont positivement corrélés à l’activation frontale et inversement corrélés à l’activité amygdalienne (9).
Mise en action et engagement de l’individu pour faire face au stress
L’expérience de Weiss (1971) : axe actif-axe passif (10)
Dans cette expérience, trois rats sont connectés au même générateur et reçoivent des chocs électriques dans la queue. Le rat n° 3, témoin, est connecté à un fil mais ne reçoit pas de décharge afin de vérifier si le dispositif lui-même n’est pas un générateur de stress. Les expériences se répètent sur plusieurs jours. Le rat n° 1, en actionnant la roue, peut bloquer le générateur de chocs électriques. Ce blocage déclenche un message sonore, perceptible par le rat. Son action bloque également le générateur de chocs pour le rat n° 2. Celui-ci ne dispose pas de cette possibilité de contrôle. Au final, les deux rats reçoivent les mêmes doses de chocs électriques, sauf que le rat n° 1 a un moyen de contrôle de la situation, le deuxième est subordonné à une situation qu’il ne peut pas maîtriser. Les analyses montrent que le rat n° 2 présente plus d’ulcérations gastriques et de manifestations comportementales du registre de l’anxiété et de la dépression.
Dans cette expérience, le psychologue américain Jay M. Weiss nous montre que rester actif et disposer d’un moyen de contrôle est un facteur protecteur majeur de santé, alors qu’être en position passive, même après l’arrêt de la contrainte, génère un stress important qui entraîne des répercussions psychosomatiques.
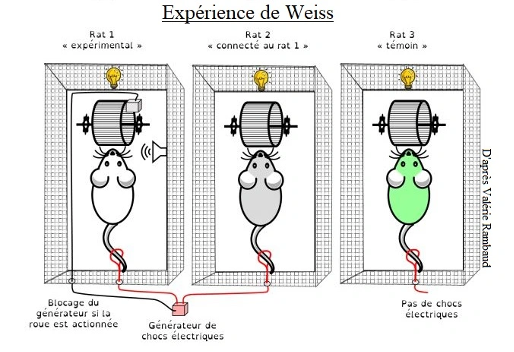
Figure 3 : Expérience de Weiss
Hardiness Theory : « Challenge, Control, Commitment » (Kobasa, 1979)
Les travaux de la psychologue Suzanne Kobasa sur les effets d’événements stressants chez 900 cadres d’entreprise ont montré que les sujets qui présentaient une attitude et des ressources individuelles basées sur l’engagement, le défi et la maîtrise étaient plus résistants au stress et présentaient moins de troubles psychosomatiques. L’engagement fait référence à la volonté de s’impliquer dans les situations plutôt que d’être déconnecté, isolé ou aliéné. Le défi implique d’être prêt à apprendre de son expérience et d’éviter les incertitudes et les menaces potentielles. La maîtrise implique de s’efforcer d’être en charge des événements que se déroulent par le biais de notre capacité à faire des choix au lieu de tomber dans la passivité et l’impuissance (11, 13).
Application pratique : l’exemple du protocole israélien – le 6C
Le protocole 6C est basé sur 4 concepts théoriques : la résistance, le sentiment de cohérence, l’efficacité personnelle, et la neuropsychologie de la réponse au stress, c’est-à-dire le passage d’une hyperactivité du système limbique à une activation du cortex préfrontal lors d’événements stressants (14).
 Figure 4 : https://www.protocolesixc.org/
Figure 4 : https://www.protocolesixc.org/
Les objectifs sont d’abord de maintenir l’engagement opérationnel, puis de favoriser l’autonomie, et ensuite, de lutter contre la passivité, puis de favoriser la résilience, et enfin de réduire le risque de pathologies post-traumatiques.
Ces objectifs sont atteints grâce à quatre actions principales qui consistent à activer cognitivement l’individu en état de stress dépassé, lutter contre la passivité et l’impuissance, lutter contre la solitude et lutter contre la confusion.

Figure 5 : Farchi M. et al. (14)
Communication et cognition : activation cognitive
L’objectif est de permettre au sujet en état de stress dépassé de passer d’une réaction émotionnelle à une réaction cognitive en privilégiant une communication verbale cognitive. La communication cognitive permet de diminuer l’activité de l’amygdale et d’augmenter l’activité du cortex préfrontal afin de favoriser la concentration, la prise de décision et la priorisation des actions. Dans un premier temps, on s’assure que l’individu est reconnecté en établissant un contact visuel avec lui : « Regarde-moi… Regarde-moi ». Ensuite, on s’adresse à lui en privilégiant des questions cognitives courtes : « Quel est ton nom ? », « Quelle est ton unité ? », dans trois dimensions et en lien avec les événements (faits, quantités, description de l’environnement, etc.) :
– Temps : « Depuis combien de temps l’incident a eu lieu ? »
– Quantité : « Combien y a-t-il de blessés ? »
– Choix : « L’incident a eu lieu le jour ou la nuit ? »
Challenge and Control : Lutter contre la passivité et l’impuissance
L’objectif est de permettre au sujet de passer d’un sentiment d’incapacité, d’échec et d’impuissance à un sentiment de réussite, d’auto-efficacité et de contrôle (15) (16). Pour y parvenir, on cherche à valoriser les capacités de l’individu : « J’ai besoin de ton aide… », et de le mettre au défi de réussir de petites tâches comportementales simples et cognitives liées à l’événement. On peut renforcer l’activité cognitive en proposant des choix : « Tu préfères comprimer la plaie ou appeler les renforts ? ».
Commitment : Lutter contre la solitude
L’objectif est de permettre au sujet de diminuer son sentiment de solitude, de peur et d’impuissance. Pour y parvenir, on cherche à assurer verbalement sa sécurité et son soutien : « Tu n’es pas seul », « Nous sommes ici avec toi et nous n’irons nulle part ».
Continuity : Lutter contre la confusion
L’objectif est de reconstruire l’événement de manière ordonnée et chronologique dans une fenêtre courte de six heures (17, 18). La confusion favorise les pensées intrusives et l’hyperexcitation du système sympathique (8). Pour y parvenir, on refait la chronologie des événements avec l’individu : ce qui est arrivé au début ; ce qui se passe maintenant ; ce qui va se passer dans les prochaines minutes. Enfin, on s’assure que l’individu a bien intégré que le danger ou la menace sont terminés.
Ce protocole est applicable dans toutes les situations génératrices de stress : accidents, attentats, viols, agressions, catastrophes naturelles, crises sanitaires, etc. Il doit être réalisé dès les premières minutes et s’adresse aussi bien aux opérationnels (primo-intervenants, militaires, soignants, centre de prise d’appel, etc.), qu’aux témoins en situations de stress dépassé. Il peut être utilisé en anticipation pour préparer une mission afin de lutter contre l’anxiété anticipatoire, sur le terrain lorsqu’un individu présente un état de stress dépassé, et immédiatement après une mission à titre de débriefing. L’individu pourra ensuite être adressé à un spécialiste – Cellule d’urgence médico-psychologique (CUMP), psychiatre ou psychologue – pour la suite de la prise en charge. Cette première action, réalisée dans les premières minutes de l’événement, est complémentaire d’une prise en charge spécialisée qui survient dans les heures ou jours qui suivent. Elle permet aux individus de quitter leur état de sidération et d’être dans de meilleures dispositions psychiques pour les spécialistes qui feront le suivi.
Conclusion
L’approche des neurosciences nous permet de mettre en lumière l’utilité de l’activation cognitive, de la mise en action et de la restitution de la chronologie des événements lorsqu’un individu présente un état de stress dépassé. C’est une piste à explorer pour les acteurs de terrain afin qu’ils puissent mener à bien leur action de soins ou de combat.
Éléments de bibliographie
(1) Selye H., « Stress and Psychiatry », The American Journal of Psychiatry, 113(5), 1956, p. 423-427 https://doi.org/10.1176/ajp.113.5.423.
(2) Arnsten A., « Stress Signaling Pathways that Impair Prefrontal Cortex Structure and Function », Nature Reviews Neuroscience, 10(6), 2009, p. 410-422. https://doi.org/10.1038/nrn2648.
(3) Arnsten A., Mazure C.M. & Sinha R., « Neural Circuits Responsible for Conscious Self-Control are Highly Vulnerable to even Mild Stress. When They Shut down, Primal Impulses go Unchecked and Mental Paralysis Sets in », Scientific American, 306(4), 2012, p. 48-53. https://doi.org/10.1038/scientificamerican0412-48.
(4) Arnsten A., Raskind M.A., Taylor F.B. & Connor D.F., « The Effects of Stress Exposure on Prefrontal Cortex: Translating Basic Research into Successful Treatments for Posttraumatic Stress Disorder », Neurobiology Stress, 1, 2015, p. 89-99.
(5) Bremner J.D., « Traumatic Stress: Effects on the brain », Dialogues in Clinical Neuroscience, 8(4), 2006, p. 445-461. https://doi.org/10.31887/DCNS.2006.8.4/jbremner.
(6) Hendler T., Rotshtein P. & Hadar U., « Emotion—Perception Interplay in the Visual Cortex: “The Eyes Follow the Heart” », Cellular and Molecular Neurobiology, 21(6), décembre 2001, p. 733-752. https://doi.org/.
(7) Shin L.M., Orr S.P., Carson M.A., Rauch S.L., et al., « Regional Cerebral Blood Flow in the Amygdala and Medial PrefrontalCortex During Traumatic Imagery in Male and Female Vietnam Veterans With PTSD », Archives of General Psychiatry, 61(2), février 2004, p. 168-176. https://doi.org/10.1001/archpsyc.61.2.168.
(8) Hantman S. & Farchi M., « From Helplessness to Active Coping in Israel: Psychological First Aid » (Chap. 33), in Schott E.M.P. & Weiss E.L (dir.), Transformative Social Work Practice, California, Sage, 2015.
(9) Taylor S.E., Burklund L.J., Eisenberger N.I., Lehman B.J., et al., « Neural Bases of Moderation of Cortisol Stress Responses by Psychosocial Resources », Journal of Personality and Social Psychology, 95(1), 2008, p. 197-211. https://doi.org/10.1037/0022-3514.95.1.197.
(10) Weiss J.M, « Effects of Coping Behavior in Different Warning Signal Conditions on Stress Pathology in Rats », Journal of Comparative and Physiological Psychology, 77(1), 1971, p. 1-13. https://doi.org/10.1037/h0031583.
(11) Kobasa S.C., « Stressful Life Events, Personality, and Health: An Inquiry into Hardiness », Journal of Personality and Social Psychology, 37(1), 1979, p. 1-11. https://doi.org/10.1037/0022-3514.37.1.1.
(12) Maddi S.R., « Hardiness: The Courage to Grow from Stress », The Journal of Positive Psychology, 1(3), 2006, p. 160-168. https://doi.org/10.1080/17439760600619609.
(13) Maddi S.R., Khoshaba D.M, Harvey R.H, Fazel M. & Resurreccion N., « The Personality Construct of Hardiness, V: Relationships with the Construction of Existential Meaning in Life », Journal of Humanistic Psychology, 51(3), p. 369-388. https://doi.org/10.1177/0022167810388941.
(14) Farchi M., Levy T.B., Ben Gershon B., Ben Hirsch-Gornemann M, et al., « The SIX Cs Model for Immediate Cognitive Psychological First Aid: From Helplessness to Active Efficient Coping », International Journal of Emergency Mental Health and Human Resilience, 20(2), 1970, p. 1-12. https://doi.org/.
(15) Antonovsky A., Health, Stress and Coping, Jossey-Bass, 1979, 255 pages.
(16) Bandura A., Cioffi D., Taylor C.B., & Brouillard M.E., « Perceived Self-Efficacy in Coping with Cognitive Stressors and Opioid Activation », Journal of Personality and Social Psychology, 55(3),1988, p. 479-488 https://doi.org/10.1037/0022-3514.55.3.479.
(17) Cohen H., Matar M.A., Buskila D., Kaplan Z., & Zohar J., « Early Post-Stressor Intervention with High-Dose Corticosterone Attenuates Posttraumatic Stress Response in an Animal Model of Posttraumatic Stress Disorder », Biological Psychiatry, 64(8), 2008, p. 708-717. https://doi.org/10.1016/j.biopsych.2008.05.025.
(18) Zohar J., Juven-Wetzler A., Sonnino R., Cwikel-Hamzany S., et al., « New Insights into Secondary Prevention in Post-traumatic Stress Disorder », Dialogues in Clinical Neuroscience, 13(3), 2011, p. 301-309. https://doi.org/10.31887/DCNS.2011.13.2/jzohar.
(i) L’axe corticotrope ou axe hypothalamus-hypophyso-surrénalien relie les systèmes nerveux central et endocrinien. Constitué des interactions entre l’hypothalamus, l’hypophyse et les glandes surrénales, il contrôle les réponses au stress.
(ii) La neurogénèse est le processus par lequel une cellule souche du cerveau se duplique pour former un nouveau neurone.






